京都大学 教授 戸口田淳也先生インタビュー「疾患特異的iPS細胞を用いた難治性軟骨異常増殖病態の解明と再生医療への応用」(第1回)
異なる病気をリンクさせたキッカケは何だったのでしょうか。
私は臨床現場で癌の治療もしているため、Ollier病の患者さんを何人も診てきました。初めてCINCA症候群の患者さんを見たとき、2つの病気の発生部位やレントゲンの所見が似ていることに気付き、なぜだろうと思ったことが始まりです。
昨年、Ollier病患者から遺伝子の変異が報告されましたが、その遺伝子がNLRP3ではなかったことから、私はOllier病の原因にはNLRP3遺伝子の機能異常に相当する何らかの遺伝子変異があり、それがCINCA症候群の成長軟骨の異常増殖にも関わっているのではないかと思いました。実際、少しずつですが、2つの病気の接点らしきものもわかってきました。また、CINCA症候群の患者の約半数とOllier病の患者に体細胞性モザイクが認められたことも、研究にとって大きなメリットでした。
昨年、Ollier病患者から遺伝子の変異が報告されましたが、その遺伝子がNLRP3ではなかったことから、私はOllier病の原因にはNLRP3遺伝子の機能異常に相当する何らかの遺伝子変異があり、それがCINCA症候群の成長軟骨の異常増殖にも関わっているのではないかと思いました。実際、少しずつですが、2つの病気の接点らしきものもわかってきました。また、CINCA症候群の患者の約半数とOllier病の患者に体細胞性モザイクが認められたことも、研究にとって大きなメリットでした。
体細胞性モザイクとは、何ですか。
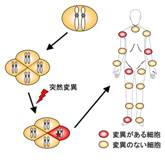 人間の体は1個の受精卵からスタートします。この受精卵がどんどん分裂して無数の細胞が作られていきますが、もし、受精卵が8個に分裂したとき、そのうちの1個の遺伝子に変異が起きたら、どうなるでしょう。変異した遺伝子はそのまま増えていくため、体を構成する全細胞の遺伝子は、理論的には8分の7が正常、8分の1が変異した状態になります。このように正常な細胞と変異細胞が入り交じった状態を、体細胞性モザイクといいます。
人間の体は1個の受精卵からスタートします。この受精卵がどんどん分裂して無数の細胞が作られていきますが、もし、受精卵が8個に分裂したとき、そのうちの1個の遺伝子に変異が起きたら、どうなるでしょう。変異した遺伝子はそのまま増えていくため、体を構成する全細胞の遺伝子は、理論的には8分の7が正常、8分の1が変異した状態になります。このように正常な細胞と変異細胞が入り交じった状態を、体細胞性モザイクといいます。 そのため、体細胞性モザイクの人からiPS細胞を作ると、先ほどの例で言えば8分の7は正常なiPS細胞が、8分の1は遺伝子に変異があるiPS細胞ができます。この2種類の違いは、理論的には遺伝子の変異がある・ないの1点のみで、あとはまったく一緒です。これは研究において、ひじょうに大きな利点なのです。
(体細胞性モザイクの概念図)
1人の人間から、2種類のiPS細胞が作れるということですか。それは2人の人間から2種類のiPS細胞を作ることと、どう違うのでしょう。
たとえば私から作ったiPS細胞と、別のAさんから作ったiPS細胞は、どちらも正常ですが、元になった個体が違うために異なる性質を持っています。私のiPS細胞が短時間で軟骨になっても、AさんのiPS細胞は軟骨に変わるまで時間がかかるかもしれません。それは当然のことですが、研究においてはこの差が、病気による差なのか正常のバリエーションなのか、同じ実験をたくさんのiPS細胞で行ってデータを集めなければ判断できません。
ところが、遺伝子の違いがひとつしかない2種類のiPS細胞を使った実験であれば、その差は異なる遺伝子から生じたものであるという論理が成り立ち、スムーズに次のステップに進むことができます。この利点を活かして、解明されていない病気の原因遺伝子を絞り込んでいくというのが、私たちのアプローチです。
ところが、遺伝子の違いがひとつしかない2種類のiPS細胞を使った実験であれば、その差は異なる遺伝子から生じたものであるという論理が成り立ち、スムーズに次のステップに進むことができます。この利点を活かして、解明されていない病気の原因遺伝子を絞り込んでいくというのが、私たちのアプローチです。
なるほど。先生の研究では、実際に2種類のiPS細胞をどのように活用されているのですか。
患者さんから作製した2種類(正常細胞および変異細胞由来)のiPS細胞をそれぞれ軟骨細胞へと誘導し、三次元培養によって成長軟骨の成熟過程を再現して、タンパク質を比較しました。すると、ふたつの軟骨細胞でいくつかのタンパク質の発現量に僅かな違いが生じたため、この違いが病気と関係しているのではないかと思い、さらに研究を進めているところです。
なぜ、タンパク質を調べるのですか。
CINCA症候群の原因といわれているNLRP3が、タンパク質の量の調整しているためです。RNAを調べるのが一般的ですが、この病気に関してはタンパク質の差を見つけなければ先に進めないと考えました。
遺伝子やタンパク質などを扱うためには、高度な精密機器を使いこなす必要があります。そのためには相当なトレーニングが必要だと思いますが……。
その通りです。タンパク質の解析には二次元電気泳動という機械を使いますが、同じ京都市内にあり、質量分析でノーベル化学賞を受賞した田中耕一先生がおられる島津製作所の研究グループと共同で行っています。機器の性能はどんどん進化していますが、最終的にはノウハウを持つ人間が解釈しなければいけません。また、競走に勝つためにも、エキスパートの力を借りることが重要なのです。
たしかに、どれほど優秀な人間でも全ての研究を一人で行うことは無理ですね。タンパク質の解析から創薬までは、どのような流れになるのでしょうか。
タンパク質のデータから、遺伝子発現レベルでも差が出ていることが分かりましたので、今はRNAとタンパク質の両方からアプローチを進めています。遺伝子レベルでヒントを得たら、次の段階として、その遺伝子に関係する情報をさまざまな研究データから調べて、in vitro(試験管内)によるアッセイ(評価)系の確立を目指します。
よいアッセイ系を作るためには、製薬会社が持つ十万単位の薬候補のライブラリーを、少なくとも千単位でスクリーニングできるシステムを構築しなければいけません。さらに、その化合物を使用すると1時間後に効果が観察できるようなものを作れるかどうかが、治療薬開発における大きなポイントですね。
よいアッセイ系を作るためには、製薬会社が持つ十万単位の薬候補のライブラリーを、少なくとも千単位でスクリーニングできるシステムを構築しなければいけません。さらに、その化合物を使用すると1時間後に効果が観察できるようなものを作れるかどうかが、治療薬開発における大きなポイントですね。


