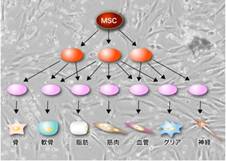
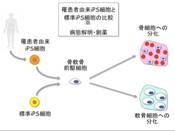
京都大学 教授 戸口田淳也先生インタビュー「疾患特異的iPS細胞を用いた難治性軟骨異常増殖病態の解明と再生医療への応用」(第1回)
日本国内において患者数が100人にも満たない「稀少難病」と呼ばれる病気があります。この病気は研究に必要な患者の細胞を手に入れることが極めて困難であり、原因解明が遅れています。特に子どもの難病は多くが進行性であるにもかかわらず、治療法が確立されていません。そんな難病研究にブレイクスルーをもたらしたのは、2007年に山中伸弥教授が世界に発表したiPS細胞でした。今回はiPS細胞研究所副所長の戸口田淳也先生に、iPS細胞を用いた難病研究の最前線についてインタビューをさせていただきました。
「助成研究者個人ページへ」
 1981年京都大学医学部卒業。京都大学大学院医学研究科にて骨軟部腫瘍の分子遺伝学的研究、米国ハーバード大学にて癌抑制遺伝子の研究に従事。医学博士を取得。1995年に京都大学生体医療工学研究センター(後の再生医科学研究所)の助教授となり、同時に京都大学医学部附属病院整形外科において非常勤講師として骨軟部腫瘍の診断治療を担当。1998年より間葉系幹細胞に関する研究に取り組み、2007年から骨壊死病態に対する臨床試験を開始。京都大学物質・細胞統合システム拠点iPS細胞研究センター・副センター長を経て、2010年に京都大学iPS細胞研究所・副所長に就任。増殖分化機構研究部門の部門長として、難治性筋骨格系の疾患特異的iPS細胞の樹立および間葉系幹細胞の分化誘導法の開発を担当している。
1981年京都大学医学部卒業。京都大学大学院医学研究科にて骨軟部腫瘍の分子遺伝学的研究、米国ハーバード大学にて癌抑制遺伝子の研究に従事。医学博士を取得。1995年に京都大学生体医療工学研究センター(後の再生医科学研究所)の助教授となり、同時に京都大学医学部附属病院整形外科において非常勤講師として骨軟部腫瘍の診断治療を担当。1998年より間葉系幹細胞に関する研究に取り組み、2007年から骨壊死病態に対する臨床試験を開始。京都大学物質・細胞統合システム拠点iPS細胞研究センター・副センター長を経て、2010年に京都大学iPS細胞研究所・副所長に就任。増殖分化機構研究部門の部門長として、難治性筋骨格系の疾患特異的iPS細胞の樹立および間葉系幹細胞の分化誘導法の開発を担当している。まずは、先生が今回のご研究を始められた背景をお聞かせ下さい。
1995年当時は、どのようなご研究をされていたのですか。
その数年後に、山中伸弥教授が京都大学再生医科学研究所に移って来られたんですね。
そうです。2004年に私と山中先生は同僚になりました。私はES細胞などを扱ったことはなかったのですが、山中先生の研究にはひじょうに興味がありました。一方で、「そう簡単にはいかないだろうな」とも思っていました。
そのため、2006年にマウスのiPS細胞が、翌年にヒトのiPS細胞の製作が成功したときは、本当に驚きました。その段階で国からの本格的な支援が始まり、論文が発表されたのは11月でしたが、翌年の2月にはiPS細胞に特化した研究センターが正式に発足しました。
そのため、2006年にマウスのiPS細胞が、翌年にヒトのiPS細胞の製作が成功したときは、本当に驚きました。その段階で国からの本格的な支援が始まり、論文が発表されたのは11月でしたが、翌年の2月にはiPS細胞に特化した研究センターが正式に発足しました。
ずいぶん短期間で設立されたんですね。
はい。ひじょうに慌ただしくて研究体制もなかなか整わない中、山中先生から「ぜひ手伝ってほしい」と言われ、副所長として立ち上げのお手伝いをしました。山中先生はiPS細胞を医療に応用することを目指していたため、その協力をしたいという気持ちが大きかったですね。
研究所の設立と同時に、iPS細胞に関する大きなプロジェクトも動き出しました。さまざまな面で関わっていくうちに、私自身の研究も次第にiPS細胞と絡むようになっていきました。
研究所の設立と同時に、iPS細胞に関する大きなプロジェクトも動き出しました。さまざまな面で関わっていくうちに、私自身の研究も次第にiPS細胞と絡むようになっていきました。
iPS細胞の研究は国内外でどんどん進み、今年中には第一例として、理化学研究所の高橋先生の臨床研究がスタートします。
加齢黄斑変性の患者さんのiPS細胞から網膜の細胞シートを作り、移植する手術ですね。多くの人にとってiPS細胞は、「損傷した組織や臓器を作り出して移植し、失われた機能を回復させる」というイメージが強いと思います。
しかし実際、組織や臓器を再生して病気を治すための研究は、iPS細胞の応用分野としては少ない方です。薬や治療法の開発研究の方が、より多く研究されています。
しかし実際、組織や臓器を再生して病気を治すための研究は、iPS細胞の応用分野としては少ない方です。薬や治療法の開発研究の方が、より多く研究されています。
それは意外でした。それでは、先生の研究テーマについて教えてください。
それぞれの病気についてご説明いただけますか。
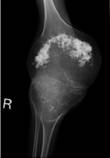
CINCA症候群は、日本ではおそらく100人も患者さんがいない、ひじょうに稀な子どもの病気です。この病気の特徴は手足の関節変形ですが、関節炎による変形ではなく、軟骨組織の無秩序な増殖と骨化によるものです。また、NLRP3遺伝子の変異が原因で、体中にじんましんが出る、発熱する、中耳炎になるなど、全身性の慢性炎症が起こります。病気の原因はNLRP3遺伝子の変異とされていますが、成長軟骨の異常増殖については、まだ分かっていません。
(下の写真は関節異常の患者さんのレントゲン)
 Ollier病は、良性の軟骨形成性腫瘍が多発する病気です。昨年、Ollier病と血管腫が合併したMaffucci症候群において、ある遺伝子の変異が報告されましたが、まだ病気の全貌の解明には至っていません。
Ollier病は、良性の軟骨形成性腫瘍が多発する病気です。昨年、Ollier病と血管腫が合併したMaffucci症候群において、ある遺伝子の変異が報告されましたが、まだ病気の全貌の解明には至っていません。
この2つの疾患は全く別のものとして認識されていましたが、私は何らかの接点があると考えて、「成長軟骨の異常増殖」をキーワードに研究を進めていきました。
(下の写真は関節異常の患者さんのレントゲン)
 Ollier病は、良性の軟骨形成性腫瘍が多発する病気です。昨年、Ollier病と血管腫が合併したMaffucci症候群において、ある遺伝子の変異が報告されましたが、まだ病気の全貌の解明には至っていません。
Ollier病は、良性の軟骨形成性腫瘍が多発する病気です。昨年、Ollier病と血管腫が合併したMaffucci症候群において、ある遺伝子の変異が報告されましたが、まだ病気の全貌の解明には至っていません。 この2つの疾患は全く別のものとして認識されていましたが、私は何らかの接点があると考えて、「成長軟骨の異常増殖」をキーワードに研究を進めていきました。