東京大学 工学系研究科 化学生命工学専攻 准教授
AIが正確な予測を行うためには、深層学習に加えて、人間による補完作業が必要です。出力されたデータをチェックし、間違っていた場合は推論を修正したり、新たな学習教師データを追加したりして、AIが間違えそうな部分を繰り返し学習させることで精度を上げていくのです。
そこで、まずは独自のプラットフォームPHILOW(Python-based-Human-In-the-LOop Workflow)を作成することで、HITL(Human-in–the-loop)-iterative法の導入を可能にしました。これにより、学習データ作成から推論の修正までの一連の作業を、一つのプラットフォーム上で効率良く行える環境を構築しました。
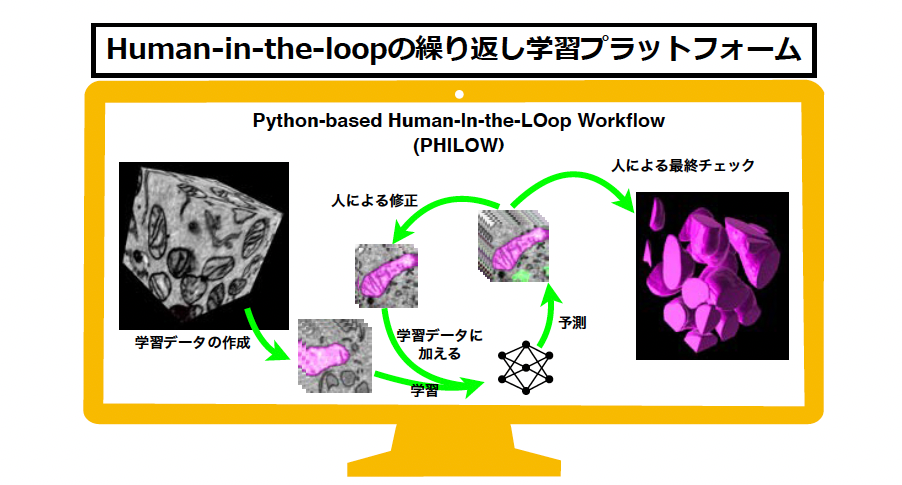 HITL-iterative法:この手法により深層学習と、推論修正や学習データ追加などの人間が介在する繰り返し学習を、プラットフォームPHILLOWで一貫して行えるようになった
HITL-iterative法:この手法により深層学習と、推論修正や学習データ追加などの人間が介在する繰り返し学習を、プラットフォームPHILLOWで一貫して行えるようになったこれに加えて、新たな3次元構造予測手法として、TAP(Three Axis Prediction)法を開発しました。
これはxy平面の断層画像から作成した学習データを、yz、zy平面にも適用するというものです。3方向からの深層学習結果を統合することで、細胞内小器官の立体構造をより正確に予測できるようにしました。
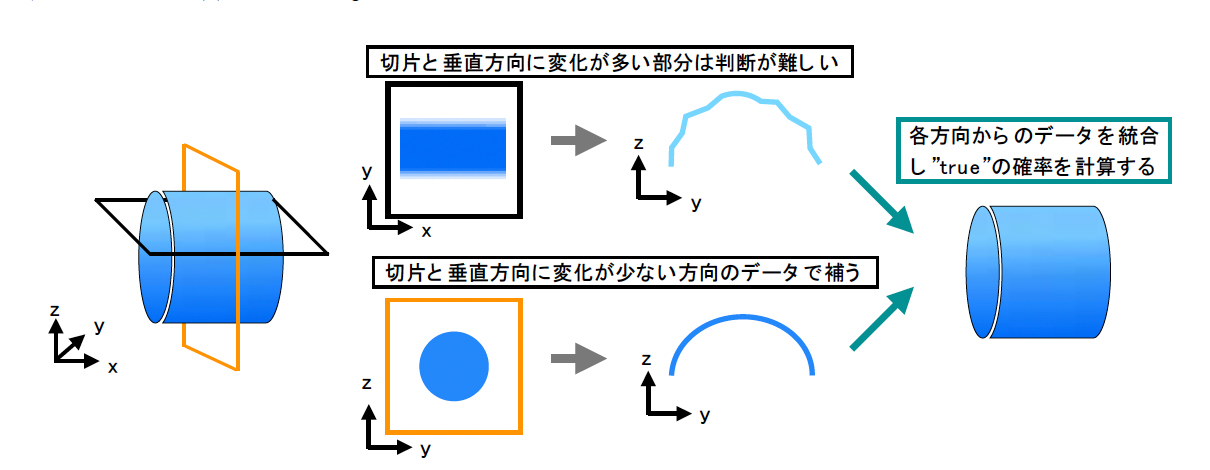 TAP法:3方向からの2次元の深層学習結果の組み合わせにより、3次元的な構造予測を行う
TAP法:3方向からの2次元の深層学習結果の組み合わせにより、3次元的な構造予測を行う人間は細かい部分を見落としてしまったり、疲れて作業の精度が落ちることがあります。しかしAIは、HITL-iterative法やTAP法で上手く調整すれば、安定的に正確な3次元再構築を行うことができます。その結果、これまで確認できなかった形態のミトコンドリアを発見しました。
効率も大幅に向上しました。人の手で作業した場合、1つの細胞の彩色に2~3カ月ほどかかりましたが、この手法を用いると一週間以内で完了します。
なお、1年目はこの手法を用いて、OPA1遺伝子について研究しました。OPA1は細胞のミトコンドリア内膜融合に働く遺伝子で、この遺伝子の変異は視神経萎縮の病因となります。OPA1タンパク質の量を半分以下に減らした培養細胞に対して、ミトコンドリアとクリステ構造の解析を行ったところ、チューブ状のクリステ構造の割合が大きく減少していることが明らかになりました。
また、視神経細胞のミトコンドリアやクリステ構造が、他の部位の細胞と比較して大きく異なることもわかりました。このことが、遺伝子変異が視神経だけに影響する一因なのではないかと考えています。
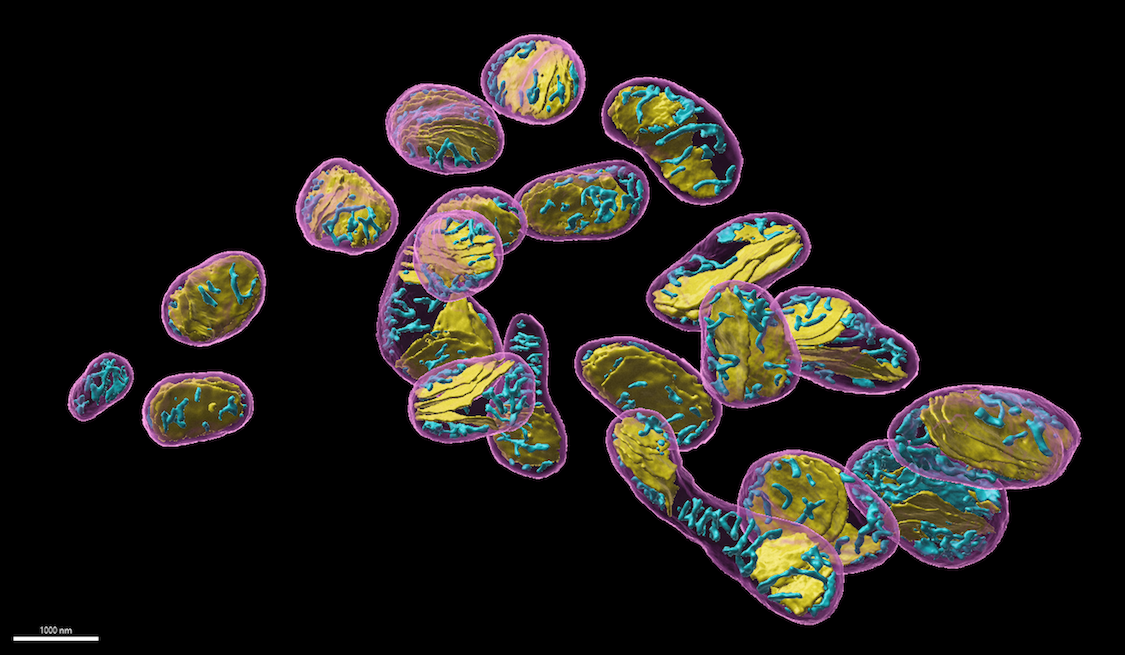 ミトコンドリアとその内部のクリステ構造の、3次元再構築
ミトコンドリアとその内部のクリステ構造の、3次元再構築はい。2年目以降の研究では、先の手法を生体内組織の解析に応用しました。
たとえば2年目には、生体内のマウスの視神経を用いて、ニューロンの一種である網膜神経節細胞(Retinal Ganglion Cell:RGC)の連続切片電子顕微鏡画像を取得し、RGCとその内部構造について、深層学習を用いて立体的な構造解析を行いました。ミエリン(髄鞘)で包まれている領域と包まれていない領域、それぞれに最適な手法で300枚の画像を解析した結果、約10,000本のRGCの軸索や、内部のミトコンドリアの形状について、正確に区別して認識することができました。
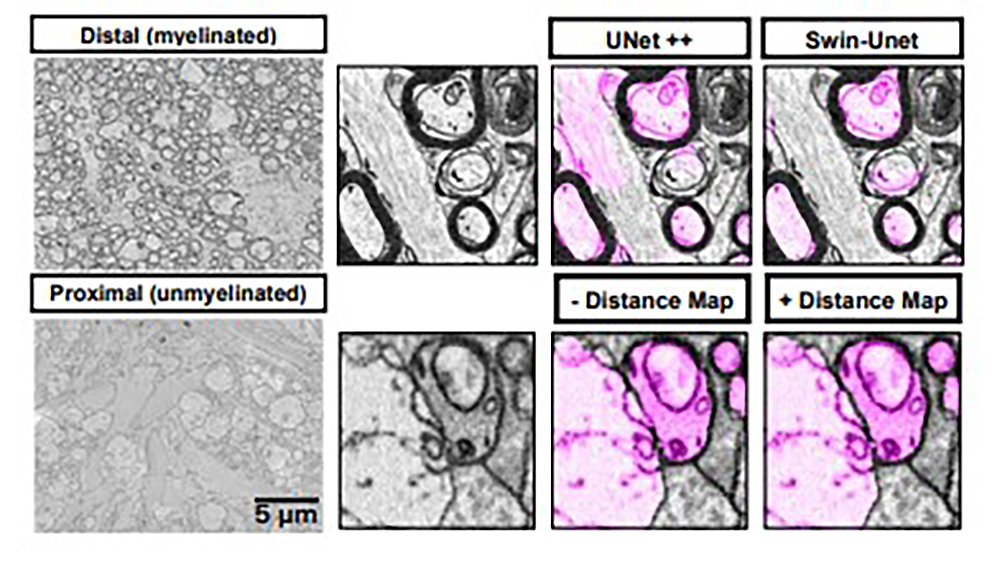 深層学習を用いたRGCの解析結果:ミエリンで包まれた領域(上)、包まれていない領域(下)。それぞれ最適な手法で解析した結果、RGC間ニューロンの境界を正確に認識することに成功した(右端の画像参照)
深層学習を用いたRGCの解析結果:ミエリンで包まれた領域(上)、包まれていない領域(下)。それぞれ最適な手法で解析した結果、RGC間ニューロンの境界を正確に認識することに成功した(右端の画像参照)また、現在は1年目の研究に関連して、OPA1遺伝子に視神経委縮の原因となる変異を導入したマウスを用いて、視神経細胞のミトコンドリアとクリステ構造の状態を調べています。これが明らかになれば、病因となる遺伝子変異がクリステ構造などの細胞内小器官の構造に与える影響や、病気のメカニズムを解明し、創薬ターゲットに貢献できるのではないかと考えています。
生体内組織は、様々な種類の細胞から成り立っています。そのため、電子顕微鏡下で細胞種の区別を行うことは著しく困難です。
そこで私は、これまでの研究で、特定の細胞のみをラベルする技術を開発しました。この手法を用いて、大脳皮質の興奮性のニューロンの観察に成功しています。