「多角的生体情報モニタリングと人工知能を用いた在宅遠隔診療による行動変容研究」
長期モニタリングの実現には、モチベーション管理が必須
1年目の途中からは、実際に遠隔モニタリングシステム(Vitalook®)の心不全患者用のプロトタイプを用いて、15人ほどの在宅患者さんのご協力のもと、テストを実施しました。まずは、継続的なシステム活用の障害となる要素の確認や、改善点の抽出などを目的としました。
約1年間のテストで分かったことは、1日1回の体重・血圧・脈拍・酸素飽和度の測定は比較的継続してもらえるのですが、ウェアラブル端末の装着率はモニタリング期間が長くなるほど低下するということです。主な原因は、ウェアラブル端末の快適性に加えて、被験者のモチベーションの低下でした。
これを克服するためには、端末の改良や変更だけでなく、フィードバック機能の付加が必須です。そこで、息苦しさや動悸、倦怠感といった日々の自覚症状の程度をスマホ等の電子端末上で回答するePRO(electronic Patient-Reported Outcome:電子的な患者報告アウトカム)も指標として取り入れました。自覚症状とバイタルデータから健康状態を多角的に判断し、それを患者・医療者双方に「見える化」し、定期外来で主治医とそれらの情報を共有しつつ、さらにプッシュ通知機能で患者側へ定期的にフィードバックをかけることで在宅モニタリングシステムの意義が明確となり、モチベーションの維持に繋がると考えたのです。
現在は歩数・酸素飽和度・心拍数・血圧・体重・ePRO等の指標を常時モニタリングし、患者さんと医療関係者が情報共有できるプラットフォームの構築が完了したところです。心不全診療は、患者と医師だけでなく、看護師・理学療法士・薬剤師・管理栄養士・医療ソーシャルワーカーなど多くの職種の協力が必要です。かかりつけ医と大学病院等の専門医との密な連携も不可欠ですし、リアルタイムに患者さんの情報を皆で共有できるシステムが絶対的に必要だと考えています。こうした遠隔モニタリング基盤の上に、今後は慶應義塾大学医学部スポーツ医学総合センター等と連携し、在宅での心臓リハビリ・運動療法支援プログラムの開発を進めていく予定です。
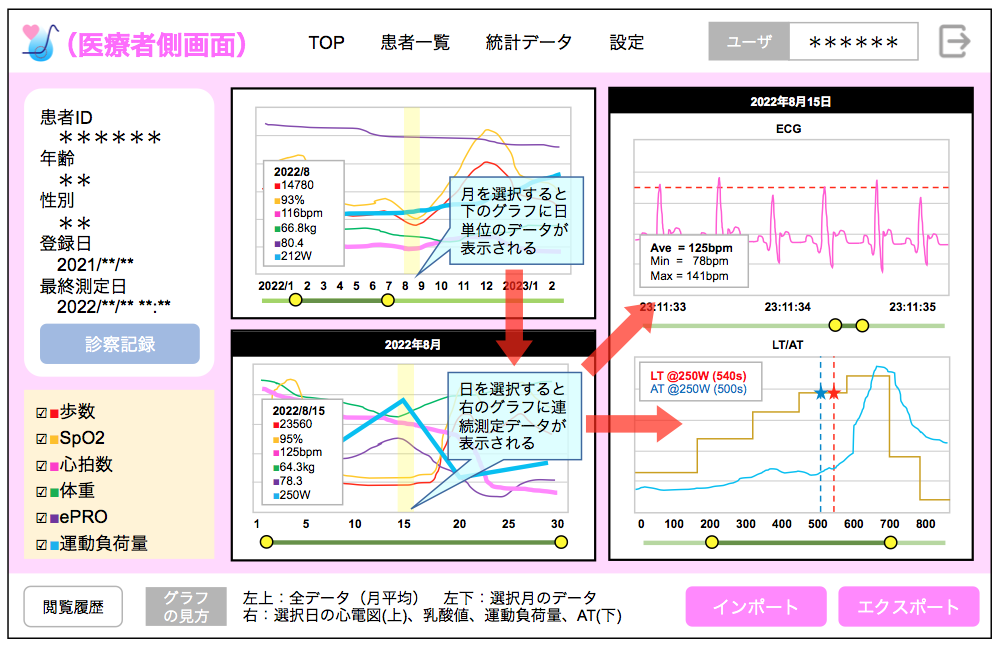 フィードバック画面や、医療関係者側の画面のデザインは、患者さんへのアンケートと看護師や理学療法士、薬剤師等への聞き取り結果をもとに作り上げていった
フィードバック画面や、医療関係者側の画面のデザインは、患者さんへのアンケートと看護師や理学療法士、薬剤師等への聞き取り結果をもとに作り上げていったAI による頸静脈の怒張の評価アルゴリズムは、さらなる精度向上を目指しました。心臓の状態を最も正しく捉えることができるのは心臓カテーテル検査ですから、検査直前に頸静脈の状態を動画撮影し、心臓カテーテルで内側から圧力を測定したデータと合わせれば、心臓の状態をより正確に評価できるアルゴリズムを開発できます。
ところが初年度の2020年から始まったコロナ禍とその院内での対応により、循環器内科の通常診療に大きな影響が出て、心臓カテーテルの検査数が大きく減ってしまいました。予定していた半分しか心臓カテーテル検査を実施できませんでしたが、今後もデータ収集を継続していくつもりです。
メンタリング時のアドバイスから、さらなる精度向上やシステム改良を目指す
心臓突然死予測アルゴリズムの精度向上に関しては、メンタリングの際、乾健太郎先生から貴重なアドバイスをいただきました。現在はそのアドバイスに従い、慶應義塾大学病院が保有するさまざまな患者さんの心電図データ(100万件以上)をAIに事前学習させているところです。これにより、心臓突然死の可能性が高い心電図の特徴をより高い精度で予測できるようになるはずです。
将来的には、遠隔モニタリング中の在宅患者の心電図にそのような特徴が出てきたときにアラートを出して、主治医からICD治療を勧めるなどの介入を行い、心臓突然死の予防に繋げたいと考えております。そのためには、この突然死予測アルゴリズムを使用した前向きな臨床試験を計画する必要があり、私の思い描くイメージの実現にはまだ時間がかかりそうです。
 1人の患者に対し、医療関係者は専門性の違いから異なる見解を持つことがある。本システムは患者の状態を定量化することで、医療チームが統一見解を持つ助けにもなる
1人の患者に対し、医療関係者は専門性の違いから異なる見解を持つことがある。本システムは患者の状態を定量化することで、医療チームが統一見解を持つ助けにもなる自分にはない知識と発想に助けられ、ついに日の目を見た
挑戦的研究助成制度のことはホームページで知り、メンタリングに惹かれて申請しました。「AIを活用した病状評価や突然死予測モデル」 というアイデアがあっても、私たちにはAIの専門知識が不足しています。幸運にも採択され、専門家からアドバイスをいただきながら研究できることは本当にありがたく、素晴らしい制度だと思っています。
とくに乾先生からは、行動心理学などを専門とする先生へのアプローチ等、患者さんの行動変容に関するご助言もいただき、目から鱗が落ちる思いでした。
長年取り組んでいてもなかなか日の目を見ない研究が、世の中には山ほどあります。本助成に採択されれば、そのアイデアが現実になる可能性はぐっと高まります。ぜひ申請し、採択された暁には自信を持って邁進されることを願っています。
 AIや他テクノロジーの進歩により、医療関係者の煩雑な業務は効率化され、もっと患者さんに寄り添える時間が増える。このシステムの実装によって、患者と医療者の間で「深い共感と人間的な細やかなやりとり」が実現することを期待している
AIや他テクノロジーの進歩により、医療関係者の煩雑な業務は効率化され、もっと患者さんに寄り添える時間が増える。このシステムの実装によって、患者と医療者の間で「深い共感と人間的な細やかなやりとり」が実現することを期待している